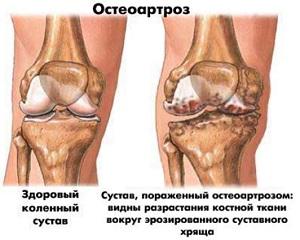
 Остеартроз (ОА) – это самое распространенное и тяжелое деструктивно-дистрофическое заболевание, которое способно поражать любой сустав человека. Для ОА характерно длительное и прогрессирующее течение с обострениями, поражением суставного хряща, других тканей сустава и околосуставных образований. Женщины заболевают в два раза чаще, чем мужчины. Преобладающий возраст начала болезни – 40-60 лет. Чаще всего поражаются тазобедренные и коленные суставы.
Остеартроз (ОА) – это самое распространенное и тяжелое деструктивно-дистрофическое заболевание, которое способно поражать любой сустав человека. Для ОА характерно длительное и прогрессирующее течение с обострениями, поражением суставного хряща, других тканей сустава и околосуставных образований. Женщины заболевают в два раза чаще, чем мужчины. Преобладающий возраст начала болезни – 40-60 лет. Чаще всего поражаются тазобедренные и коленные суставы.
Причины развития остеоартроза
ОА может возникнуть из-за внутренних и внешних факторов, например, перенесенных травм. Любое повреждение или оперативное вмешательство на суставе нередко приводит к ОА.
Среди внутренних факторов немалую роль играют генетически обусловленные аномалии развития суставов, которые определяют их неполноценность. При таких заболеваниях как ревматизм, подагра, системные заболевания соединительной ткани, нарушения обмена веществ, склонность к аллергии и т.д. патология суставов может стать синдромом вышеперечисленных заболеваний.
В основе ОА лежит дистрофия, т.е. расстройство питания тканей суставного хряща.
Раннее изнашивание хряща может возникнуть из-за длительной, либо значительно превышающей физиологическую, нагрузки на него. Избыточные нагрузки на хрящи особенно характерны для некоторого вида профессий, например, артистов балета или грузчиков, а также для спортсменов всех атлетических и подвижных игровых видов спорта.
Свою роль играет и избыточный вес, ожирение – одна из самых распространенных причин развития ОА нижних конечностей.
Высок риск развития ОА, если нарушено кровообращение и микроциркуляция в тканях пораженного сустава, в первую очередь в капсуле и субхондральной кости.
Как развивается остеоартроз
Заболевание начинается с поражения хрящевой ткани суставной поверхности. Процесс может протекать скрыто с незначительными проявлениями, более явными признаки становятся, когда ткани сустава поражены существенно.
Физические свойства хрящевой ткани начинают изменяться – она теряет свою эластичность, появляется сухость, шероховатость и нередко трещины, что ведет к увеличению нагрузки на субхондральный отдел кости. Происходит перелом костных балок, нарушается целостность кости.
В суставе формируются соединительно-тканные тяжи. Происходит фиброзное, т.е. рубцовое, замещение капсулы. Меняется химический состав внутрисуставной жидкости. Краевые костные разрастания (остеофиты) формируются за чет тканей по периферии.
Изменения в суставе начинают ограничивать движения, развивается гипотрофия прилегающих мышц, что ведет к нарушению кровообращения сустава.
Распознать ОА можно по определенным симптомам.
Глубоко в суставных областях возникает тупая боль, которая усиливается при физической активности и ослабевает в состоянии покоя.
В отличие от воспалительных заболеваний суставов утренняя скованность длится не менее 30 минут.
Наблюдается нестабильность суставов – нет ощущения уверенности при ходьбе, существует опасность вывиха, возможна патологическая подвижность.
Возникает небольшой хруст (крепитация) в пораженном суставе даже при выполнении пассивных движений в полном объеме.
Из-за боли в суставе движения ограничены.
Возникает атрофия мышц.
Наблюдается феномен геля – возникновение отечности сустава после его длительной иммобилизации.
При рентгенологическом исследовании можно обнаружить сужение суставной щели, субхондральный остеосклероз, краевой остеофитоз и т.д.
Что входит в лечение?
Лечение ОА включает лечение медикаментами и не только (о лечебной гимнастике вы узнаете из следующей статьи), модификацию образа жизни, применение вспомогательных средств, которые существенно облегчат нагрузки на суставы – трости, костыли, ходунки и т.д — https://medic-magazin.com.ua/khodunki/ (широкий ассортимент различных видов ходунков).
 При избыточной массе тела, в первую очередь избавляются от лишнего веса.
При избыточной массе тела, в первую очередь избавляются от лишнего веса.
Необходимо избегать больших физических нагрузок и подвергать суставы риску получить травму: не поднимайте и не переносите тяжести, не выполняйте упражнения с весовыми нагрузками (приседания, прыжки и т.д.), не работайте на коленях, например, мыть пол или полоть грядки на огороде.
Хождение по лестнице, бег, даже самый легкий, может резко ухудшить состояние хряща и подлежащей кости. Резкое глубокое приседание, поворот, неудачный спуск с горы может вызвать травму связки или мениска коленного сустава и повреждение хряща.
Выраженную боль при ОА могут временно снизить различные тепловые процедуры – баня, горячий песок или соль, компрессы и т.д. Также временно облегчают боль ультрафиолетовое облучение, УЗ-облучение, лазерная терапия, диодинамические токи при синовите; парафиновые и грязевые аппликации при отсутствии синовита; курорты с серными, серо-водородными, радоновыми источниками, лечебными грязями. Показан массаж, в том числе и самомассаж.
Врач подбирает и назначает лекарственную терапию.
Нестероидные противовоспалительные препараты применяют при ОА в 2-3 раза меньших дозах, чем при артритах, и на короткий срок. Эти препараты дают побочные эффекты на слизистую оболочку желудка и противопоказаны при гастритах и язвенной болезни. Возможно их местное применение в виде мазей и гелей.
Зона поражения расположена почти сразу под кожным покровом, поэтому активные вещества мазей и гелей быстро достигают пораженное место. Местные средства оказывают противовоспалительный и обезболивающий эффекты. Некоторые из них могут вызвать раздражение кожных рецепторов, а, значит, улучшить кровоснабжение пораженного сустава, и микроциркуляцию в его тканях.
Все препараты для ОА могут облегчить состояние, но не излечить. Поэтому внедряются хирургические методы лечения ОА путем замены разрушенного сустава искусственным. Чаще заменяются тазобедренные суставы, реже – коленные. Искусственные суставы не долговечны, хотя более надежны, чем костные ткани, которые разрушаются раньше, особенно в местах прикрепления искусственных суставов. Поэтому оперативное вмешательство лучше применять в исключительных случаях.